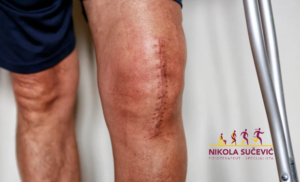
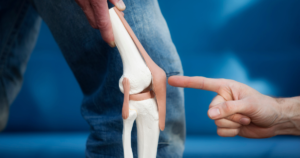
Prednji ukršteni ligamenti (ACL) – Sve o povredama prednjeg ukrštenog ligamenta. Hirurški pristup, postoperativno lečenje i rehabilitacije povrede ligamenata kolena.
Funkcija ligamenata u kolenu
Ligamenti kolena obezbeđuju neophodnu stabilnost zgloba bilo da je reč o izolovanom pokretu ili pak pokretima udruženim sa ostalim zglobovima. Kolenu je zaista neophodna jaka ligamentarna podrška. Ona je posebno važna ako uzmemo u obzir jako plitku zglobnu površinu tibie (golenjačne kosti) koja dozvoljava dejstvo jakih translatornih biomehaničkih sila.
Slabost i povrede
Ukoliko sagledamo statističke podatke i uzmemo u obzir samo primarne povrede ligamentarnog aparata kolena, zaključićemo da su prednji ukršteni ligamenti najčešće povređivani i hirurški reparirani ligamenti. Prednji ukršteni ligament nema sposobnost da sraste samostalno (poput medijalnog ligamenta) te predstavlja ligament kod koga se najčešće iziskuje hirurška rekonstrukcija.
Prevenciji obnove povrede treba posvetiti veliku pažnju jer akutna ligamentarna povreda može dovesti do hronične nestabilnosti i degeneracije zglobnih površina. Ponovna povreda može uzrokovati veliki stepen disabiliteta.
Akutna ligamentarna ruptura ili hronična ligamentarna nestabilnost dolazi kao rezultat dejstva prekomerne ponavljane sile. One, vremenom, dovode do slabljenja ligamentarnog aparata te do različitih oblika funkcionalne nesposobnosti.
Važan faktor koji utiče na odluku da li će po povredi doći do hirurškog zahvata povređenog ligamenta je: razlika u regenerisanju tkiva. Ovaj faktor varira među ligamentima, a zavisi od: lokalizacije i veličine lezije, stepena nestabilnosti i prisustva dodatne patologije – kao što su npr. povreda mensikusa ili hrskavice kolena. Da li će doći do operacije prednjeg ukršetnog ligamenta zavisi i od: rizika od ponovne povrede, godina starosti pacijenta i stepena njegove aktivnosti.
Da li vam treba operacija prednjeg ukrštenog ligamenta?
Indikacije za ovu intervenciju su veoma jasne.
Najpre treba napomenuti da su najšeći pacijenti mlađi od 25 godina. Kod njih se najčešće javlja nestabilnost kolena koja je povezana sa kompletnom ili parcijalnom rupturom prednjeg ukrštenog ligamenta. Zatim, učestale epizode „ispadanja kolena“ u okviru rutinskih pokreta u toku dana. Potom, rotatorna nestabilnost kolena koja se odnosi na prednje – bočnu nestabilnost zgloba. Ona nam govori da se radi o, vrlo često udruženoj, povredi prednjeg i medijalnog ligamenta.
Kada dolazi do intervencije?
Hirurška intervencija ligamentarne povrede kolena je indikovana ukoliko pacijent nije uspeo na konzervativni način da sanira povredu, i ukoliko ona pokazuje da je počelo formiranje akutnih degenerativnih promena na zglobu. Mnogi stručnjaci preporučuju hiruršku intervenciju na prednjem ukrštenom ligamentu u što skorijem vremenskom intervalu od nastanka povrede. Ovakav pristup smatramo za terapijski i preventivni, iz razloga što se sanira sama povreda. Sa druge strane dovodimo do nemogućnosti nastajanja hroničnih povreda na ostalim ligamentima kolena. Ovako se prevenira i nastanak degenerativnih promena na meniskusu i zglobnim površinama kolena.
U preoperativnoj fazi je jako bitno delovati različitim fizikalnim agenisma u cilju smanjenja bola, otoka i zapaljenja. Dozvoljenim terapijskim vežbama je potrebno uticati na očuvanje mišićne snage i obima pokreta koliko god je to moguće.
Vrste operativnih zahvata
Operativni zahvati su podeljeni na:
- intraartikularne,
- ekstraartikularne i
- kombinovane procedure.
Ove intervencije se mogu izvoditi kao:
- otvorene,
- artroskopske ili pak
- endoskopske.
Hirurški pristup u lečenju rupture prednjeg ukrštenog ligamenta je značajno napredovao. Od otvorene rekonstrukcije do minimalno invazivne artroskopske rekonstrukcije. Minimalno invazivna hirurgija značajno umanjuje ožiljno tkivo uzrokovano intervencijom. Samim tim, sa smanjenom traumom tkiva, ova procedura omogućava lakši posoperativni tok lečenja. Iz tog razloga je, minimalno invazivna artroskopska rekonstrukcija ligamenta sa implementacijom autografta, danas najčešće korišćena intervencija.
Reparacija ligamenata
Prvi tip intraartikularne procedure je direktna reparacija kroz otvoreni pristup. Ovoj intervenciji sledi postoperativno veoma dug period imobilizacije kao i ograničeno oslanjanje na operisanu nogu. Ovakav pristup oporavku je neophodan zbog velike opasnosti od ponovne rupture ligamenta, koja je usko povezana sa samom tehnikom i veoma sporim zarastanjem tkiva. Pored navedene re-rupture, niz drugih komplikacija kao što su: kontrakture, patelofemoralna disfunkcija i slabost, doveli su do napuštanja ove operativne prakse.
Budućnost reparacije prednjeg ukrštenog ligamenta
Od 2020. godine u Oregonu se kod mladih pacijenata i adolescenata praktikuje procedura koja koristi takozvani obnavljajući implantat. Procedura se naziva BEAR (Bridge-Enhanced ACL Restoration), a tehnika uključuje upotrebu implantata ubrizganog sa sopstvenom krvlju pacijenta kako bi se formirao most između pocepanih krajeva ACL-a. Implantat kolagena omogućava telu da izleči pokidani ligament, štiteći ga od surovog okruženja unutar kolenskog zgloba. Telo resorbuje implantat, obično u roku od osam nedelja.
Intraartikularna rekonstrukcija ligamenata
Kada je reč o povredama prednjeg i zadnjeg ukrštenog ligamenta, intraartikularna rekonstrukcija ligamentarnih povreda je značajno naoredovala i postala primarni hirurški zahvat. Uopšteno, rekonstrukcija podrazumeva upotrebu grafta koji imitira ligamenarno tkivo i zapravo se ponaša identično kao ligament. Danas se intraartikularna ligamentarna rekonstrukcija izvodi artroskopski. To znači što da se praktikuje minimalno invazivna metoda intervencije. Samim tim, posle minimalnog oštećenja tkiva sledi lakši i brži postoperativni oporavak.
Tipovi graftova
Zarastajuće karakteristike i njihova fiksacija.
Intraartikularna rekonstrukcija se postiže kroz upotrebu tkivnog grafta, a nalčešće autografta (tkivo samog pacijenta). Povremeno se koristi i alografta (tkivo donora), Postoji, svakako, i sintetički graft. Alograft i sintetički graft se isključivo koriste kada pogodni autogenetski graft nije odgovarajući, npr, kada pacijentovo tkivo iz imunolških razloga nije pogodno.
Pravo pitanje je koje tkivo je dovoljno dobro da predstavlja autograft?
Autograft
Postoji niz prednosti i mana, kao i potencijalnih komplikacija kada je reč o autograftovima. Tranzicija od mehaničke do biološke fiksacije se ostvaruje mnogo brže ako je graft poreklom od patelarne tetive, a ne od tetive mišića zadnje lože. Razlika se kreće u odnosu: 6 naspram celih 12 nedelja biološke fiksacije, u korist patelarne tetive. Pojedine studije ukazuju na to da je autograft patelarne tetive i jači od prirodnog prednje urštenog ligamenta,
Mogućnost povratka nivoa fizičke aktivnosti koju smo imali pre povrede je sa autograftom na veoma visokom stepenu.
Pored navedenih prednosti postoje i očigledne mane odnosno komplikacije. One se ogledaju u:
- bolu prednjeg kompartmenta kolena,
- bolu u toku čučnja,
- patelofemoralne disfunkcije kao i
- dugoročne slabosti kvadricepsa.
Najviše istraživanja je ipak obaveljno na procesu zarastanja, plasiranja i fiksacije autografta, iz razloga što ove tri komponente značajno utiču na proces rehabilitacije. Jako je bitno napomenuti da sam graft prolazi kroz nekoliko faza posle operacije. Inicijalno postoji period avaskularnen nekroze, zatim sledi faza revaskularizacije, faza remodelovanja i na kraju faza sazrevanja. Ceo ovah proces biološkog usvajanja grafta traje oko godinu dana nakon intervencije. U toku orvih 6 – 8 nedelja nakon operacije graft je najranjiviji zbog samog fiksacionog materijala, ne toliko zbog samog grafta.
Potreba za dugom postoperativnom imobilizacijom i smanjenjem oslanjanja na nogu posle operacije ligamenta je eliminisana. To sve zahvaljujući:
- izboru tkiva,
- preoperativnoj pripremi,
- plasiranju i fiksaciji kao i
- evoluciji artroskopske tehnike.
I pored svih napredaka na polju hirurgije pažljivo treba voditi proces rehabilitacije. Ustanovljeno je da svako novo progresivno opterećenj,e koje nije dozirano, može dovesti do zanavljanja povrede. O svemu tome naročito treba voditi računa u procesu rane rehabilitacije koja traje 6 – 8 nedelja od operacije.
Prednji ukršteni ligamenti – ciljevi rekonstrukcije su:
- Obnavljanje stabilnosti zgloba
- Obnavljanje pokreta zgloba
- Obezboljavanje i stabilno oslanjanje
- Obnaljanje mišićne snage i izdržljivosti
- Restauracija aktivnosti kojeje pacijent imao pre povrede
Ortoze u operaciji prednjeg ukrštenog ligamenta
Da li je upotrba ortoza (ili brejsa) nakon operacije opravdana ili nije. Konačnu odluku o ortotisanju nakon operacije može doneti samo operator, a njihova upotreba zavisi od niza činjenica. Jedna od njih je pitanje: da li ortoped posmatra ortoze kao terapijsko sredstvo? Treba uzeti u razmatranje i komorbiditete odnosno povrede koje često mogu biti udružene sa povredom prednjeg ukrštenog ligamenta. Vrlo često dolazi do povrede meniskusa, zadnjeg ukrštenog ligamenta i medijalnog kolateralnog ligamenta. Kao važan faktor treba uzeti i kvalitet fiksacije i fiksacionog materijala autografta.
Ortotisanje nakon intervencije
Ukoliko se ortoped odluči za ortotisanje nakon intervencije, obično se preporučuje ortoza koja će ograničiti obim pokreta u kolenu. Pozicija i ograničavajući stepen slobode pokreta prepisan je od strane stručnog lica. Kada je ortoza zaključana ona drži koleno potpuno opruženo i na taj način prevenira fleksionu kontrakturu kolena ili hiperekstenziju. Takođe, ortoza se može podesiti tako da postoji stepen pokreta od 0 – 90 stepeni i da se na taj način omogući vežbanje odnosno rana rehabilitacija. Sa druge strane, ovo će potpuno rasteretiti graft koji je pod najvećim stresom izmedju 20 stepeni i pune ekstenzije. Obično se ortoze nose od prvog postoperativnog dana do kraja 6 nedelje, a ponekad se nose čak i tokom sna. U roku prve dve nedelje ortoza je zaključana u punoj ekstenziji. Nekada se ortoze mogu nositi i do 3 meseca nakon intervencije ali to je isključivo rezervisano za multiligamentarne povrede kao i udruženo oštećenje hrskavice.
Rehabilitacija ACL
Osnovni ciljevi rehabilitacije su da se omoguće što bolji uslovi da graft zaraste kao i prevencija postoperativnih komplikacija rerupture.
Sa razvojem tehnologije, napretkom u pogledu hirurških tehnika i boljim razumevanjem zacelivanja grafta, došlo je do razvoja takozvane ubrzane rehabilitacije. Ona danas prestavlja standard, a primenjuje se mahom kod mlađih pacijenata. Ovakav tip rehabilitacije se zasniva na činjenicama koje govore u prilog tome da je autograft dovoljno jak i da može da podnese delovanje različitih biomehaničkih sila.
Preoperativna priprema
Cilj preoperativne faze je da se uz pomoć fizikalnih agenenasa smanji bol. Obično nakon povrede postoji određeni vremenski prozor koji možemo iskoristiti za preoperativnu pripremu. Naime, period od samog povređivanja, dijagnostikovanja te definitivne potvrde dijagnoze: rupture prednjeg ukrštenog ligamenta, predstavlja period u kome treba raditi na suzbijanju simptoma povrede. Na smanjenju otoka i da se, uz pažljivo odabran set vežbi, prevenira atrofija i slabost mišića natkolenice. A sve to sa ciljem da se mišići skočnog zgloba i kuka maksimalno ojačaju, kako bi bilo lakše da se prva faza rehabilitacije sprovede. Kada su u pitanju prednji ukršteni ligamenti, ukoliko je preoperativna priprema sprovedena, sa rehabilitacionim planom vežbi možemo krenuti već nakon prvog postoperativnog dana.
Edukacija pacijenta o postoperativnom toku, mogućim komplikacijama i osnovnim zadacima postoperativne rehabilitacije su takođe neophodni. Preoperativna faza rehabilitacije je najčešće izvodljiva obzirom na liste čekanja u bolnicama i usled odluke hirurga da sačeka da akutni simptomi povrede prođu.
Koliko traje rehabilitacija prednjeg ukrštenog ligamenta?
Brzina i progresija vežbi i funkcionalnog treninga nakon rekonstrukcije prednjeg ukrštenog ligamenta zavisi od mnogo faktora.
Da pomenemo samo osnovne:
- godine pacijenta,
- opšti zdravstveni status i
- nivo fizičke spreme pre povrede,
- fiziološki odgovor u formiranju autografta,
- tip grafta i način fiksacije itd.
Pojedine studije svedoče o tome da su pacijenti koji imaju graft od patelarne tetive imaju značajno brži i lakši oporavak usled nesmetanog opterećenja u toku vežbi. Bitno je napomenuti da je ubrzani rehabilitacioni program danas jedini opravdani program, ako uzmemo u obzir prosečnu starost pacijenata koji idu na operaciju prednjeg ukrštenog ligamenta.
Ubrzani rehabilitacioni program
Ključna stavka rehabilitacije prednjeg ukrštenog ligamenta je pažljiva i progresivana selekcija teraputskih rehabilitacionih vežbi. Neophodna je njihova primena i usklađivanje sa funkcionalnim aktivnostima.
Rehabilitacija ligamenta (ACL) može se podeliti u tri osnovne faze:
- Maksimalno zaštitnu fazu – 1. postoperativni dan do kraja 4. nedelje;
- Fazu moderacije – 4 – 10 nedelja postoperativno;
- Minimalno zaštitnu fazu – 11 – 24 nedelje postoperativno;
- Vraćanje sportskim aktivnostima – 6 meseci nakon operacije.
Tok rehabilitacije
1. Maksimalno zašitna faza
Ograničava se na rani postoperativni period.
U ovoj fazi moramo da balansiramo između adekvatne zaštite i zacelivanja grafta. Na prevenciju stvaranja:
- adhezija (pripaslica),
- kontraktura,
- zglobne degeneracije,
- mišićne slabosti i
- atrofije.
Potrebno je da preveniramo gubitak kontraktilnosti koja je udružena sa imobilizacijom. Rani pokret deluje jako benefitno u prevenciji navedenih komplikacija, ali moramo biti jako obazrivi da ne bi došlo do preteranog istezanja grafta, te njegovog pucanja. Obično se veoma oprezno postupa u prvih 6 – 8 nedelja postoperativno. Ciljevi u prve 4 nedelje nakon operacije se ogledaju u smanjivanju otoka i bola, i u osposobljavanju hoda uz pomoć štaka.
Rana rehabilitacija ACL-a
Prva, rana faza rehabilitacije, bavi se restoracijom potpune mobilnosti i stabilnosti kolena. Apsolutni prioritet u pogledu restoracije obima pokreta treba da predstavlja fleksija kolena do 90 stepeni, kao i puna pasivna ekstenzija (koju moramo uspostaviti do kraja prve nedelje). Aktivacijom muskulature kolena i uspostavaljnjem mobilnosti kolenog zgloba radimo na prevenciji vaskularnih koplikacija, odnosno prevenciji duboke venske tromboze.
Oslanjanje na nogu
Kada je reč o oslanjanju na operisanu nogu, bitno je da napomenemo je da se to radi isključivo udruženo sa vraćanjem aktivnog obima pokreta. U periodu od 2 – 3 postoperativne nedelje, u zavisnosti od simptomatologije kao i od samog osećaja pacijenata, sve više treba oslobađati nogu te prelaziti na pun oslonac. Cilj je da se pacijent potpuno oslobodi, i osposobi za hod bez štaka sa protektivnim brejsom ograničenim na 90 stepeni.
Kada govorimo o iniciranju oslanjanja na nogu bitno je napomenuti da su vežbe zatvorenog kinetičkog lanca niskog intentziteta, kao i propriceptivni – neuromišićni trening, apsolutno indikovani. Kriterijumi koji nam dozvoljavaju da pređemu na drugu fazu rehabilitacije su:
- puna aktivna ekstenzija kolena,
- 50% – 60% snage kvadricepsa,
- 110 stepeni fleksije i
- stabilnost kolena dijagnostikovana osetljivim testovima.
2. Faza moderacije
Započinje 4 – 5 nedelje postoperativno, a u zavisnosti od uspešnosti operacije može trajati i do 10 – 12 nedelja postoperativno. Cilj ove faze rehabilitacije je da se uspostavi pun obim pokreta u kolenom zglobu. U okviru ove faze rehabilitacije prednjeg ukrštenog ligamenta radi se na: povećanju snage, izdržljivosti i balansa. Takođe, ova faza predstavlja i pripremu za vraćanje funkcionalnim aktivnostima. Pomenuta revaskularizacija grafta, u toku 8 – 10 nedelja, već je uspostavljena i terapeutske vežbe se, uz blagu progresiju, mogu povećavati.
3. Treća faza rehabilitacije
U toku ove faze rehabilitacije, moramo vratiti pun obim pokreta kolena od 120 – 135 stepeni do makismalne ekstenzije. Potrebno je omogućiti pacijentu kretanje bez štaka i bez protektivne ortoze. Važno je postići zadovoljavajući stepen neuromuskularne kontrole, propriocepcije i balansa kao i bolji kardiopulmonalni status. Kriterijumi za prelazak na narednu fazu rehabilitacije su: pun i bezbolan aktivni obim pokreta, 75% snage mišića u poređenju sa kontralateralnom stranom, puna stabilnost kolena čiju potvrdu dobijamo klinički osetljivim testovima.
4. Minimalno zaštitna faza
Predstavlja pripremu za vraćanje aktivnostima na nivo koji je bio pre povrede. Ova faza dolazi na red 12 – 24 nedelje nakon operacije. U ovoj fazi rehabilitacije je sve na individualnom novou. Svaki pacijent je zasebna priča, te su i terapijske vežbe koje praktikujemo stvar kreativnosti (ali i iskustva) teraputa koji sprovodi rehabilitacioni plan. U ovoj fazi dalje razvijamo snagu, propriocepciju, agilnost, neuromsukularnu kontrolu i izdržljivost i dr. Jedan od saveta fizioteapeuta svima koji se vraćaju sportskim aktivnostima je da nose aktivni steznik za koleno. Steznik će mnogo uticati na psihičku komponentu ličnosti i na bezbedno vraćanje visokointenzivnim tipovima vežbi.
Kućna rehabilitacija prednjeg ukrštenog ligamenta
Postoji jasna i nedvosmislena činjenica da je kućna rehabilitacija prednjeg ukrštenog ligamenta daje značajno bolje rezultate. Prvi od razloga je upravo taj što pacijent u toku prve faze rehabilitacije ne troši vreme i snagu na odlazak u ordinaciju. Fokus pacijenta je od prvog dana usmeren na povratak snage, a motivacija na postepeno vraćanje svim fundamentalnim aktivnostima koje doprinose boljoj restoraciji zgloba kolena. Takođe, pacijent se ne izlaže nepotrebnom stresu, savladavanja svih prepreka na putu do ambulante, i ne rizikuje povredu koja u ovoj fazi može vrlo lako može da se obnovi.
Program terapeutskih vežbi i fizikalne terapije se zasniva na principu da ne dovede do iritacije povređenog tkiva, povećanja otoka I bola. Svaki program mora biti individualno pravljen, sa posebnim osvrtom na pacijentov prethodni funkcionalni status. Takođe je uočeno da kućni program fizikalne terapije i terapeutskih vežbi značajno ubrzava povratak normalnom funckionisanju,